Лечение ожогов (в том числе, ожогов паром и горячей жидкостью) и хронических
язв (диабетических язв стопы, венозных язв, пролежней). В последнее десятилетие прилагались значительные усилия по внедрению технологий тканевой инженерии
и регенеративной медицины в клиническую практику. При трансфере знаний из биомедицинских лабораторий в клинику преодолевались барьеры, связанные
с нехваткой адекватных трансляционных моделей на тех этапах внедренческого процесса, где осуществлялись опробование клинических протоколов и специализация их практического применения. Клиника PPMCmed-Clinic внедряет в медицинскую практику «ноу-хау», в котором сконцентрированы результаты более чем двух десятилетий фундаментальных исследований. Разработана и внедрена в практику регенеративной медицины новая технология, а на ее базе – новая методика индивидуализированного лечения. Согласно новой технологии, целью адресной терапии могут быть поврежденные ткани в любой области. Наибольший клинический опыт накоплен в настоящее время в лечении острых и хронических кожных ран. Начиная с 2006 года успешно лечатся ожоги, в том числе паром и горячей жидкостью, хронические язвы (диабетические язвы стопы, венозные язвы, пролежни), а также поражения сухожилий и хрящей, костные дефекты и нейродегенеративные заболевания. Научная обоснованность результатов подтверждена многочисленными публикациями в авторитетных научных журналах.
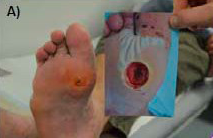
А. Состояние стопы при выписке пациента: после выполненных в течение 8 дней санации, 6 лечебных процедур и аутотрансплантации свободного полнослойного кожного лоскута рана полностью зажила. На фотографии, демонстрируемой справа от стопы пациента, видно состояние раны на момент госпитализации.
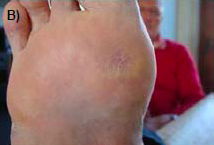
В. Состояние стопы через 9 месяцев последующего наблюдения: рубец стабилен.
Из-за происходящего при диабете повреждения мельчайших кровеносных сосудов (капилляров) у многих диабетиков появляются скопления жидкости в сетчатой оболочке глаза (сетчатке, или ретине). Неизбежным следствием этого является отек сетчатки, приводящий к нарушению её кровоснабжения и, в конечном счете, гибели её клеток. В результате в этих клетках (иначе называемых фоторецепторами) прекращается преобразование энергии света в электрические импульсы и глаз слепнет.
На своей начальной стадии данный процесс можно остановить с помощью лазерной терапии: луч лазера разрушает пораженные и отмершие области ретины. Благодаря этому улучшается кровоснабжение сохраненных областей: их фоторецепторы перестают голодать, получая с током крови больше питательных веществ и кислорода. При нарушении питания центра сетчатки (макулы, или зоны желтого пятна) – гаранта четкого, максимально острого зрения – современная офтальмология прибегает к введению внутрь глаза препаратов кортизонового ряда (Триамцинолона, Озурдекса, Илювьена) или же ингибиторов фактора роста эндотелия сосудов (VEGF) – Авастина, Луцентиса, Эйлеа. Эти современные лекарственные средства помогают пациентам сохранить зрение на долгие годы.
Доктор Детлеф Розе из Гамбургской клиники «Асклепиос» предлагает высокоэффективное лечение ретинопатии, способное надолго остановить снижение зрения у пациентов с сахарным диабетом.
Варикозную болезнь вен в Германии лечат в современных высокоспециализированных сосудистых центрах, где ежегодно выполняются тысячи флебологических операций. Наиболее предпочитаемые методики облитерации варикозных вен основаны на использовании эндоваскулярных (внутрисосудистых) катетеров. Это радиочастотный катетер Closure FASTTM, лазерный катетер с радиальным волоконным световодом, а также входящий в систему VenaSeal ультразвуковой катетер для подачи в поврежденную вену специального нетоксичного биоклея. Такие вмешательства минимально инвазивны, для них не требуются разрезы, и они не оставляют послеоперационных рубцов. Кровоподтеки и болезненность после данных процедур почти не встречаются – ведь перечисленные выше катетеры не травмируют сосуды. Уже в день, когда была выполнена операция (но не позднее, чем на следующий день), пациент может вернуться к выполнению обычных повседневных действий. Трудоспособность, как правило, сохраняется. Операции выполняют под местным, частичным или полным наркозом, причем как в стационарных, так и в амбулаторных условиях. В течение последующего года подвергнутые облитерации варикозные вены самостоятельно рассасываются в организме.
Наиболее предпочитаемые методики облитерации варикозных вен основаны на использовании эндоваскулярных (внутрисосудистых) катетеров. Это радиочастотный катетер Closure FASTTM, лазерный катетер с радиальным волоконным световодом, а также входящий в систему VenaSeal ультразвуковой катетер для подачи в поврежденную вену специального нетоксичного биоклея. Такие вмешательства минимально инвазивны, для них не требуются разрезы, и они не оставляют послеоперационных рубцов.
Эстетическая медицина.
Эстетическая клиника Medical Well Klinik в городе Dresden предлагает методы
Подтяжки груди
Причины утери женской грудью естественной, упругой формы и появления обвислости многочисленны. Это и беременность, и вскармливание младенца, и колебания веса тела. Определенную роль могут сыграть также наследственная предрасположенность и процессы старения организма.
Смещение сосков
Эффективным методом придания груди большей упругости, пышности и вос- становления её симметрии является лифтинг, или подтяжка. При умеренно вы- раженном птозе (провисании) груди достаточно выполнить смещение сосков. В большинстве же случаев необходимо подтягивать всю грудь, то есть осуществлять мастопексию. В зависимости от сложившеися у пациентки ситуации, мастопексию можно сочетать с уменьшением груди или что происходит реже – с её увеличением.
В ходе стандартной мастопексии ткань молочной железы прикрепляют к более высокому месту грудной стенки. Разрез при операции, как правило, имеет форму якоря. Одной из хорошо зарекомендовавших себя технологий подтяжки груди является метод Роббинса, вот уже более 20 лет используемый большинством американских пластических хирургов. Согласно нему, из тканей боковых зон создают так называемый «внутренний бюстгальтер», надежно охватывающий (и потому удерживающий) центральную тканевую зону молочной железы. Поскольку в результате вмешательства кровоснабжение молочной железы и соска, осуществляющееся через питающий тканевый мостик, не прерывается, а нервы и лимфатические сосуды остаются неповрежденными, утраты нормальной чувствительность груди в целом и, в частности, сосков не происходит.
В дрезденской клинике «Медикл Велл» чаще всего используют метод Роббинса. Многолетний опыт применения местной тумесцентной анестезии дает возможность выполнять операции по Роббинсу, сочетая тумесцентную анестезию с легким общим наркозом. Это снижает риск послеоперационных осложнений и уменьшает раневые боли.
Эстетическая клиника Medical Well Klinik в городе Dresden предлагает методы
Подтяжки стенки живота
После беременности, а также после значительного снижения веса многие страдают дряблостью ряда участков кожного покрова, в особенности в области живота, при- чем ни тренировки, ни диета положение вещей не меняют. Избыток кожной и жировой ткани может быть разным – от легкого выпячивания и складчатости кожиобразования складок вплоть до образования обширного кожно-жирового «фартука». Распространенным средством пластической коррекции живота и талии является подтяжка живота, или абдоминопластика. В отличие от обычной липосакции, эта технология позволяет устранять большие жировые фартуки и складки кожи.
Потеря нерожденного ребенка – тяжелое событие для любой женщины, желающей стать матерью. От 10 до 15 процентов распознанных беременностей заканчиваются самопроизвольным абортом, или выкидышем. В медицине выкидыш называют ранним, если он случается в течение первых 12 недель, а по определению других специалистов – первых 15 недель. Около 80% всех выкидышей случаются на ранних этапах беременности. Отличие выкидыша от преждевременных родов в том, что при преждевременных родах, которые происходят на 22-37 неделях беременности, рождается жизнеспособный ребенок (массой не менее 500 г). У 1–5% женщин самопроизвольное прерывание беременности имеет место 2–3 раза подряд. Согласно определению Всемирной организации здравоохранения (ВОЗ), если у женщины беременность прерывается самопроизвольно более двух раз подряд в сроках от зачатия до 22 недель, принято говорить о «привычном невынашивании» или «привычном выкидыше». Многие из современных специалистов, занимающихся проблемой невынашивания, приходят к выводу, что достаточно всего двух последовательных самопроизвольных абортов, чтобы отнести супружескую пару к категории привычного выкидыша.
Основанная профессором Holger Kiesewetter (Universitaets-Professor) и докторами Hartmut Radke (Privatdozent Dr.) и Frank-Peter Schmidt (Dr.) лаборатория Hämostaseologicum (www.haemostolosiologicum.com) в Берлине специализируется на вопросах тромбоза, кровотечения и нарушения микроциркуляции и предлагает пациентам консультацию с последующими рекомендациями по лечению бесплодия в выше названных случаях.
Установить причины невынашивания беременности не всегда легко, и в половине случаев их конкретизация затруднительна. Среди всех причин выкидышей на втором месте по частоте (после акушерско-гинекологических факторов) стоят проблемы в системе гемостаза, то есть свертывающей системе крови.
В организме беременной происходят гормональные изменения и увеличивается общий объем крови, в результате чего постепенно – по мере увеличения срока беременности – активизируется гемостаз и проявляется физиологическая тенденция к повышению свертываемости, что должно максимально сократить кровопотерю при родах. Однако если гемостаз женщины изначально повышенно активен, например вследствие привычных выкидышей в анамнезе, у беременных может в дополнение к вышесказанному наблюдаться коагулопатия в виде тенденции к тромбозу. Появляющиеся при этом микротромбы нарушают условия кровообращения в сосудах плаценты. В результате эмбрион, который или вовсе не может надлежащим образом имплантироваться в слизистую оболочку матки, или – на более поздних стадиях развития – перестает снабжаться кровью в достаточном объеме, отторгается организмом.
Не каждая женщина с нарушениями гемостаза страдает выкидышами. Но 20–25 % женщин с двумя или более выкидышами имеют ту или иную проблему с системой свертывания крови.
Виды тромбофилии
Тромбофилия является общим термином для различных нарушений свертываемости крови, повышающих риск развития тромбозов. Эти нарушения бывают как врожденными, так и приобретенными. У одних пациентов они протекают без каких бы то ни было клинических проявлений, то есть остаются незамеченными, у других же проявляются симптоматическими тромбозами.
Клинические исследования показали тесную причинно-следственную связь между нижеследующими нарушениями свертывания и привычными выкидышами.
V. Мутация коагуляционного фактора V, или Лейденская мутация
Для этой патологии, являющейся наиболее распространенным наследственным фактором риска развития тромбоза, характерна так называемая АРС-резистентность – устойчивость к активированному белку С, который, обладая сильной противосвертывающей активностью, препятствует избыточной коагуляции. Лейденская мутация встречается у ок. 5% населения Европы. У беременных женщин с этим генным дефектом риск развития тромбоза на 28 процентов выше.
V. Антифосфолипидный синдром
По данным исследований, в крови ок. 5% населения присутствуют антифосфолипидные антитела (АФА), нарушающие нормальное функционирование эндотелия кровеносных сосудов, вызывая их сужение и образование тромбов. АФА активизируют плазматическое свертывание на поверхности сосудов и способны, в зависимости от своей концентрации, отрицательно воздействовать на сосуды плаценты. Антифосфолипидный синдром является приобретенным аутоиммунным заболеванием, могущим протекать без каких-либо клинических проявлений, то есть абсолютно бессимптомно. Тем не менее у пациенток с этим нарушением привычные выкидыши встречаются непропорционально часто.
V. Дефицит протеинов С и S
У женщин с дефицитом протеина С или протеина S (или же обоих белков одновременно), риск развития тромбоза во время беременности возрастает на 10–19 процентов.
V. Дефицит антитромбина
При недостатке антитромбина риск развития тромбоза и тем самым осложнений беременности может доходить до 44 процентов. К счастью, этот вид тромбофилии встречается лишь редко.
У некоторых женщин обнаруживаются несколько видов нарушений свертываемости крови. Здесь справедлив следующий вывод: чем больше у женщины факторов тромбофилии, тем выше вероятность появления таких осложнений беременности как самопроизвольный аборт.
Многие осложнения беременности обусловлены неправильной закладкой плаценты или плацентарной недостаточностью. Кроме ранних выкидышей, к следствиям этих нарушений относятся, в первую очередь, проявления гестоза – замедление роста плода, гипертония беременных с задержкой воды в тканях, белок в моче, головные боли и даже судорожные припадки. Особой формой осложнений является так называемый «HELPP-синдром», характеризующийся разрушением красных кровяных телец, повышением значений функциональных проб печени, снижением числа тромбоцитов и симптомами кровоизлияний различной локализации. Кроме того, к этим осложнениям следует отнести и преждевременное отслоение плаценты. При углубленной диагностике, проводимой начиная с 22-й недели беременности, можно измерить параметры кровотока в плацентарных сосудах. Вызываемое повышением сосудистого сопротивления уменьшение объема кровотока (отражающееся в виде «провалов» на соответствующей кривой объемной скорости) повышает риск развития перечисленных выше нарушений. Женщины, перенесшие поздний выкидыш или мертворождение, должны постоянно наблюдаться у гемостазиолога.
Беременным, неоднократно перенесшим в прошлом потерю ребенка до 12-й недели беременности, также необходимо находиться под наблюдением гемостазиолога.
А если до текущей беременности у женщины уже возникал тромбоз, целесообразна консультация гемостазиолога для назначения противосвертывающей терапии.
Если у беременной по невыясненным причинам уже случался выкидыш после 12-недели беременности или имели место несколько выкидышей в период между 5-й и 11-й неделями, это может свидетельствовать о предрасположенности к тромбозам или об иммунологических нарушениях, то есть о беременности, отягощенной факторами риска.
В случаях если:
Гемостаз (haemostasis; греческое слово, haima: кровь, stasis: стояние) система реакций организма, направленных на предупреждение и остановку кровотечений.
Основанная профессором Holger Kiesewetter (Universitaets-Professor) и докторами Hartmut Radke (Privatdozent Dr.) и Frank-Peter Schmidt (Dr.) лаборатория Hämostaseologicum (www.haemostolosiologicum.com) в Берлине специализируется на вопросах тромбоза, кровотечения и нарушения микроциркуляции и предлагает пациентам консультацию с последующими рекомендациями по лечению бесплодия в выше названных случаях.
Профилактические медицинские осмотры детей проводятся с целью выявления детским и подростковым врачом или семейным доктором возможных дефектов и заболеваний новорожденных, детей раннего и старшего возраста на самой ранней стадии. Это особенно важно в тех случаях, когда существует реальная угроза нормальному физическому и умственному развитию ребенка. Целью данных обследований является также и выявление случаев небрежного отношения, беспризорности, жестокого обращения с детьми или сексуального насилия и дальнейшее предотвращение подобного поведения лиц, обладающих родительскими правами. В некоторых немецких землях существует даже обязательная процедура контроля посещения профилактических осмотров. В случае их пропуска родителям направляется письменное напоминание-приглашение посетить клинику.
Медицинские мероприятия по выявлению болезней у детей и подростков на ранней стадии регулируются законом. Данные о профилактических осмотрах детей заносятся врачом в медицинскую детскую карточку, которая называется «желтая тетрадь».
Ранняя диагностика для грудничков, детей раннего возраста и подростков с 1971 года относится к обязательным услугам для застрахованных в Германии.
Профилактические осмотры являются важной составляющей педиатрии и медицинского обслуживания у семейного/домашнего доктора. С некоторого времени одним из ключевых вопросов повышения квалификации является точная диагностика жестокого обращения с детьми и секусуального насилия над ними.
Независимо от этого в Германии существуют обязательные осмотры, проводимые при поступлении ребенка в школу.
Профилактические медицинские осмотры
Наименование | Возраст | Суть обследования |
АПГАР | 1+5+10 минута жизни | Проводится оценка по шкале АПГАР. Осуществляется измерение и взвешивание новорожденного, а также исследование крови из пуповины. (APGAR 10и-бальная система оценки состояния новорожденного, названа по имени врача анестизиолога Apgar, 1952 г.) |
У1 (нем. U1 сокр. от “Untersuchung-осмотр”) | 2-4 час жизни | Осмотр У1 проводится с целью выявления возможных дефектов жизненно важных функций, которые требуют безотлагательного вмешательства, в то время как, У2 подразумевает тщательное обследование ребенка, где особенно подробно обследуются положение тела, моторика, мышечное напряжение (тонус). Цель — оценка состояния здоровья новорожденного по всем аспектам, которая складывается из следующих компонентов: 1. Инспекция (осмотр): окраска кожного покрова, отеки, кровотечения, родовые травмы, ангиомы, симметрия и состояние родничка, глаз, ушей и рта, а также конечностей (положение ног, ассиметрия складок), суставов, позвоночника. 2. Аускультация (выслушивание): сердце и легкие (диагностическая задача: порок сердца и нарушение дыхания). 3. Пальпация (ощупывание): ощупывание живота (поиск опухоли), гениталий (опущение яичка), пульсации в паху, анальной области. |
У2 | 3-10 день | В большинстве случаев У2 проводится еще в клинике и включает в себя оценку состояния кожных покровов, органов, а также забор крови для скрининга на присутствие различных врожденных поддающихся лечению заболеваний, вызванных нарушением обмена веществ, и нарушений гормонального фона. В последние годы свое применение в данном концепте обследований нашел и слуховой тест, т.к. ранняя диагностика нарушений слуха обеспечивает возможность поступательно помочь ребенку в своем социальном и эмоциональном развитии и избежать нарушений в речевом развитии. С 2009 года скрининг слуха новорожденных входит в перечень услуг, предоставляемых в рамках государственного медицинского страхования. Как правило, в рамках данного осмотра врач информирует также о профилактике рахита и кариеса за счет приема препаратов, содержащих витамин Д, и оптимальных условиях для сна во избежание внезапной детской смерти. |
У3 | 4-5 неделя | В случае У3 речь идет в основном о первом осмотре у участкового детского и подросткового врача или домашнего доктора. Происходит контрольная проверка функций организма, слуха и так называемый скрининг тазобедренных суставов новорожденного. Для этого проводится сонография обоих тазобедренных суставов (УЗИ тазобедренных суставов), чтобы диагностировать возможную дисплазию (встречается у 1-3% новорожденных). Также проводится консультация родителей, которые в большинстве случаев наблюдаются у того же домашнего доктора, в рамках которой поясняются основные вопросы в развитии ребенка. |
У4 | 3-4 месяц | В рамках следующих осмотров (до У7) основной упор делается на правильное физическое развитие ребенка, чтобы, например, выявить церебральные двигательные нарушения. Также в это время с врачом в обязательном порядке обсуждается календарный план профилактических прививок. |
У5 | 6-7 месяц | |
У6 | 10-12 месяц | |
У7 | 21-24 месяц | |
У7а | 34-36 месяц | В случае осмотра У7a речь идет в основном о выявлении и назначении лечения аллергических заболеваний, нарушений в социальном становлении, поведенческих отклонений, лишнего веса, задержек речевого развития, стоматологических отклонений. |
У8 | 46-48 месяц | При осмотре У8 среди всего прочего оценивается подвижность и координация ребенка, а также рефлексы, мышечная сила, произношение и состояние зубов. |
У9 | 60-64 месяц | Осмотр У9 состоится за год до приема в школу. Он включает в себя тесты на координацию (крупная и мелкая моторика), понимание речи, а также проверяются слух и зрение. |
У10 | 7-8 лет | Осмотры У10 с У11 должны закрыть пробелы между У9 (возраст примерно 5 лет) и Ю1 (возраст примерно с 12 до 14 лет). Ключевые моменты: распознавание и назначение лечения описанных нарушений развития (например, нарушения чтения, письма и счета), нарушений моторики и поведенческих нарушений (например, СДВГ). Участие по желанию. |
У11 | 9-10 лет | Ключевые моменты У11: распознавание и внедрение лечения отклонений в школьной успеваемости и социализации, поведенческих нарушений, стоматологических отклонений, знакомства с вредными для развития СМИ. Задачей данного осмотра также является стимуляция к движению и спорту, распознавание и предовращение приема наркотикосодержащих веществ, а также укрепление сознательного отношения к своему здоровью (в т.ч. консультация по питанию, движению, стрессовым ситуациям, вредной зависимости и выбору СМИ). Участие по желанию. |
Ю1 | 13-15 лет | Предпоследний осмотр «группы У» — Ю 1 (обследование подростков), на котором еще раз проводится обследование на наличие нарушений осанки. Также собираются данные о вакцинационном статусе, наличии струм, давлении, особых ситуациях в семье, школьном развитии, отношению к здоровью, моторике. Обсуждаются темы полового созревания и сексуального поведения. |
Ю2 | 17-18 лет | Основной упор последнего профилактического осмотра в юношеском возрасте Ю2 делается на: распознавание и лечение нарушений в половом созревании и сексуальном поведении, нарушений осанки, образование зоба, профилактику диабета, отклонения в социализации и поведенческие отклонения. Сопроводительная консультация при выборе профессии. |
Для того, чтобы помочь родителям в соблюдении календарного плана прививок и профилактических осмотров Союз детских и подростковых врачей предлагает воспользоваться специальным бесплатным сервис-календарем прививок и профилактических осмотров, который своевременно информирует родителей о датах предстоящей вакцинации и осмотров по электронной почте.
Обязательная процедура регистрации и участия в профилактических осмотрах
В некоторых немецких федеральных землях вступили в силу законы, которые должны обеспечить участие в профилактических осмотрах благодаря передаче данных органами регистрационного учета и детскими и подростковыми врачами.
Стоматологическая профилактика
Профилактика стоматологических болезней у детей и подростков в Германии регулируется в отдельном порядке законодателем.